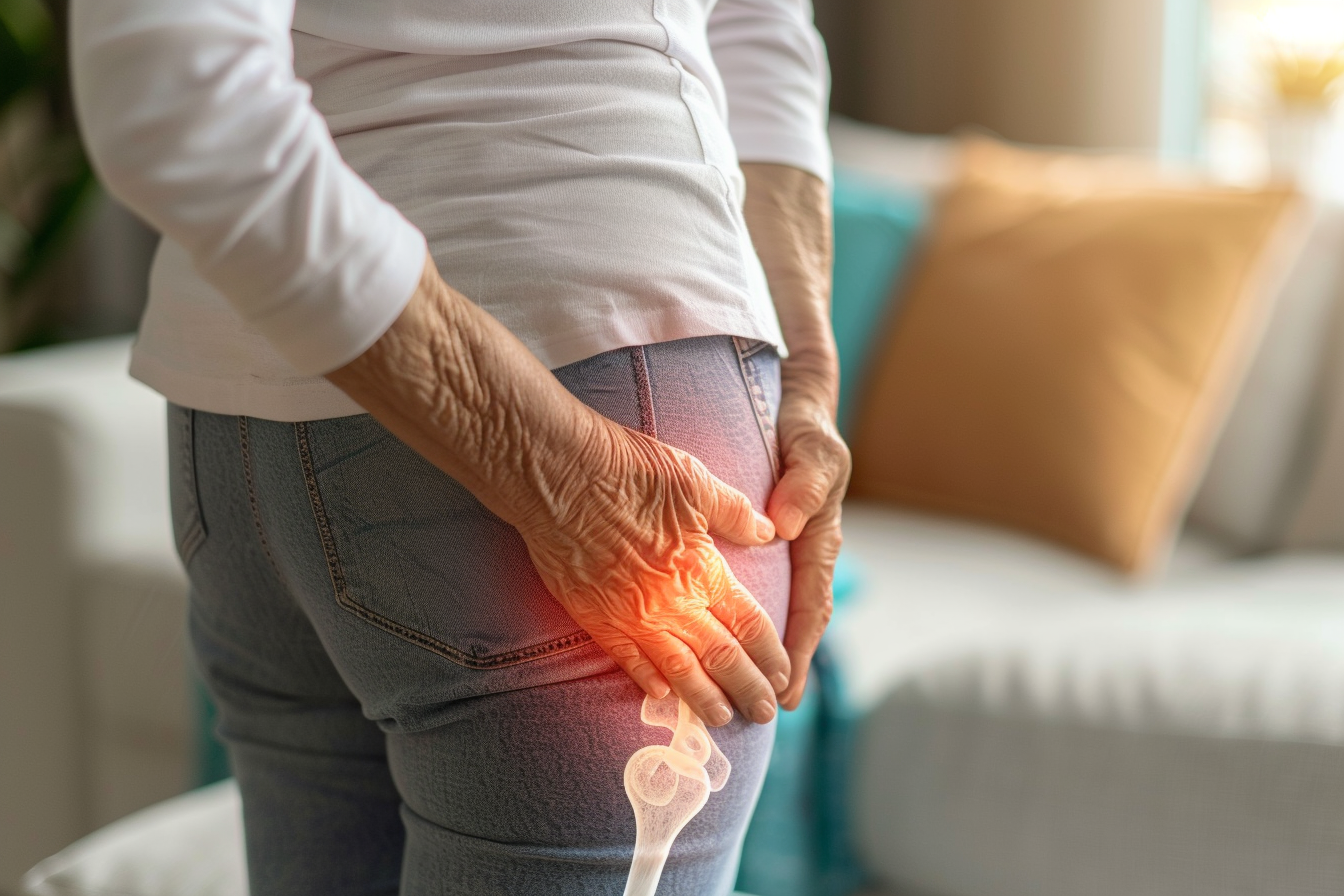
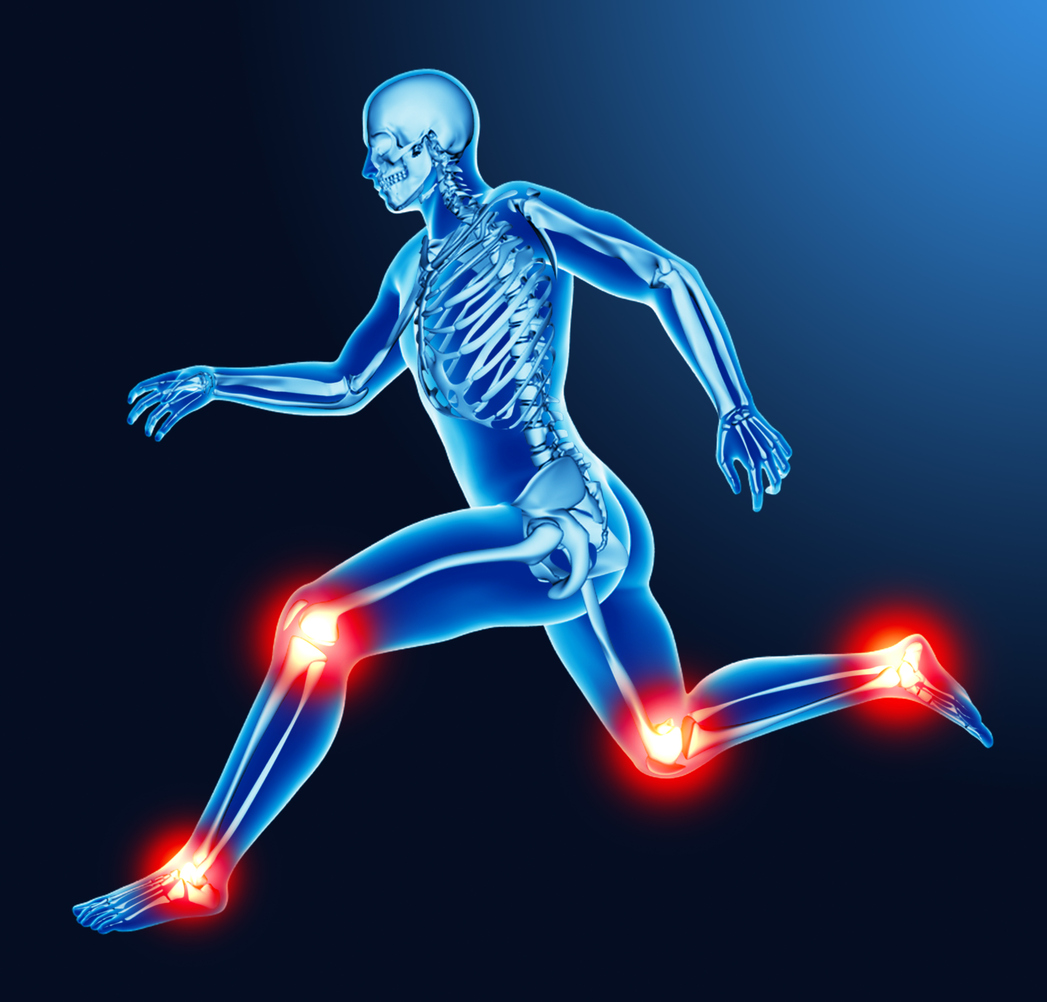
Comment repérer les symptômes articulaires nécessitant une évaluation médicale
Savoir quand une douleur ou une gêne articulaire mérite une évaluation médicale permet d’agir rapidement et d’éviter des aggravations. Cet aperçu résume les signes d’alerte fréquents, les éléments à consigner avant une consultation et les grandes orientations diagnostiques et thérapeutiques à connaître pour mieux communiquer avec un professionnel de santé.
La douleur articulaire peut aller d’un simple inconfort passager à un signe d’affection nécessitant un suivi médical. Pour décider quand consulter, observez la durée, l’intensité, la localisation précise et l’impact sur vos activités quotidiennes. Notez également l’apparition de signes associés comme rougeur, chaleur locale, gonflement, fièvre ou une perte de poids inexpliquée. Documenter les éléments déclencheurs, les facteurs d’amélioration et les traitements déjà essayés facilite la communication avec le praticien et oriente les examens diagnostics.
Arthritis : quels signes surveiller?
L’arthrite (arthritis) se manifeste typiquement par douleur, raideur et parfois gonflement d’une ou plusieurs articulations. Une raideur matinale persistante, des épisodes récurrents localisés ou une sensation de déformation progressive sont des motifs de consultation. Différencier une douleur qui s’aggrave à l’effort d’une douleur qui s’améliore au repos aide à orienter le diagnostic. Mentionnez aussi les antécédents personnels et familiaux de maladies auto‑immunes ou inflammatoires lors du rendez‑vous.
Inflammation : comment la reconnaître?
L’inflammation (inflammation) autour d’une articulation se traduit par rougeur, chaleur, tuméfaction et douleur. Une apparition rapide, associée à une fièvre ou à une douleur intense, peut signaler une cause infectieuse ou une poussée inflammatoire aiguë et requérir une évaluation urgente. Si l’articulation est chaude au toucher et très sensible, notez l’évolution horaire des symptômes et les soins déjà appliqués (antalgique, froid, repos) afin que le clinicien puisse prioriser les examens et le traitement.
Mobility : quelles limites justifient une évaluation?
La réduction de la mobilité (mobility) est un déclencheur fréquent de consultation. Si vous ne parvenez plus à accomplir des gestes quotidiens — marcher, monter des escaliers, saisir des objets — ou si la mobilité décline rapidement, consultez. Une perte progressive peut correspondre à une arthrose tandis qu’une restriction soudaine du mouvement peut provenir d’une lésion aiguë, d’un épanchement important ou d’une inflammation sévère. Précisez quelles activités sont affectées et depuis quand.
Diagnostics : quels examens envisager?
Les examens diagnostics (diagnostics) dépendent du contexte clinique : radiographies pour évaluer l’os et l’alignement, analyses sanguines pour détecter une inflammation systémique ou des marqueurs auto‑immuns, et imageries (échographie, IRM) pour visualiser tissus mous et synoviale. L’aspiration du liquide articulaire peut être nécessaire si l’on suspecte une infection, une goutte ou une arthrite septique. Fournir un historique complet et les traitements antérieurs aide à cibler les tests à réaliser.
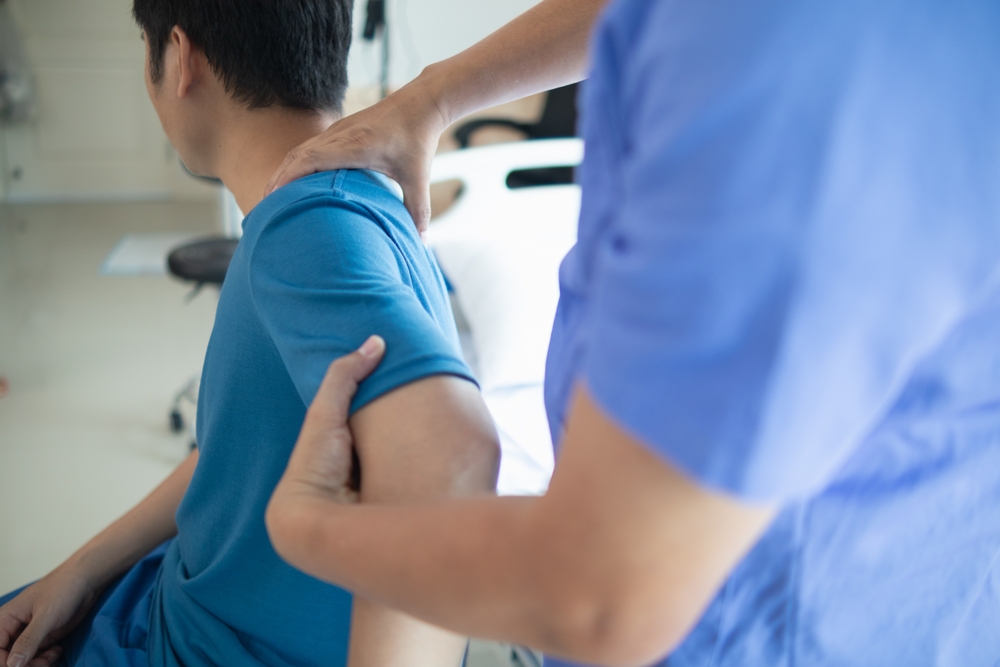
Rehabilitation et physical therapy : quelles options?
La rééducation (rehabilitation) et la physical therapy visent à restaurer la force, la mobilité et la fonction articulaire. Les programmes comportent souvent des exercices ciblés, des techniques de mobilisation, et des activités à faible impact comme la natation ou l’hydrotherapy pour réduire la charge sur l’articulation. L’utilisation d’orthotics peut aider à corriger ou soutenir une articulation douloureuse. Un kinésithérapeute adapte le plan selon la tolérance à l’effort et les objectifs fonctionnels du patient.
Pain management, nutrition et sleep : stratégies complémentaires
La prise en charge de la douleur (pain management) combine médicaments prescrits, techniques non médicamenteuses et adaptations du mode de vie. Une bonne hygiène du sommeil (sleep), une alimentation anti‑inflammatoire (nutrition) et la gestion du poids réduisent souvent la pression sur les articulations. Intégrer des exercices (exercise) réguliers, des aides orthopédiques adaptées et une rééducation ciblée peut améliorer la qualité de vie. Discutez toujours des options avec votre soignant pour éviter les traitements inappropriés.
Cet article est fourni à titre informatif uniquement et ne doit pas être considéré comme un avis médical. Veuillez consulter un professionnel de santé qualifié pour des conseils et un traitement personnalisés.
En conclusion, consultez si la douleur articulaire est intense, persistante, accompagnée d’un gonflement marqué, d’une fièvre, d’une perte rapide de mobilité ou d’une incapacité à réaliser des activités quotidiennes. Une description claire — durée, localisation, facteurs déclenchants et traitements antérieurs — aide le professionnel à sélectionner les examens diagnostics et les approches de rehabilitation, physical therapy et pain management adaptées à chaque situation.