Normes de sécurité pour la transmission des données de glycémie
La transmission sécurisée des données de glycémie est essentielle pour les personnes atteintes de diabète qui utilisent des capteurs portables et des solutions de télémétrie. Cet article présente les exigences techniques et réglementaires, ainsi que les bonnes pratiques permettant de protéger la confidentialité, l’intégrité et la disponibilité des informations de santé.
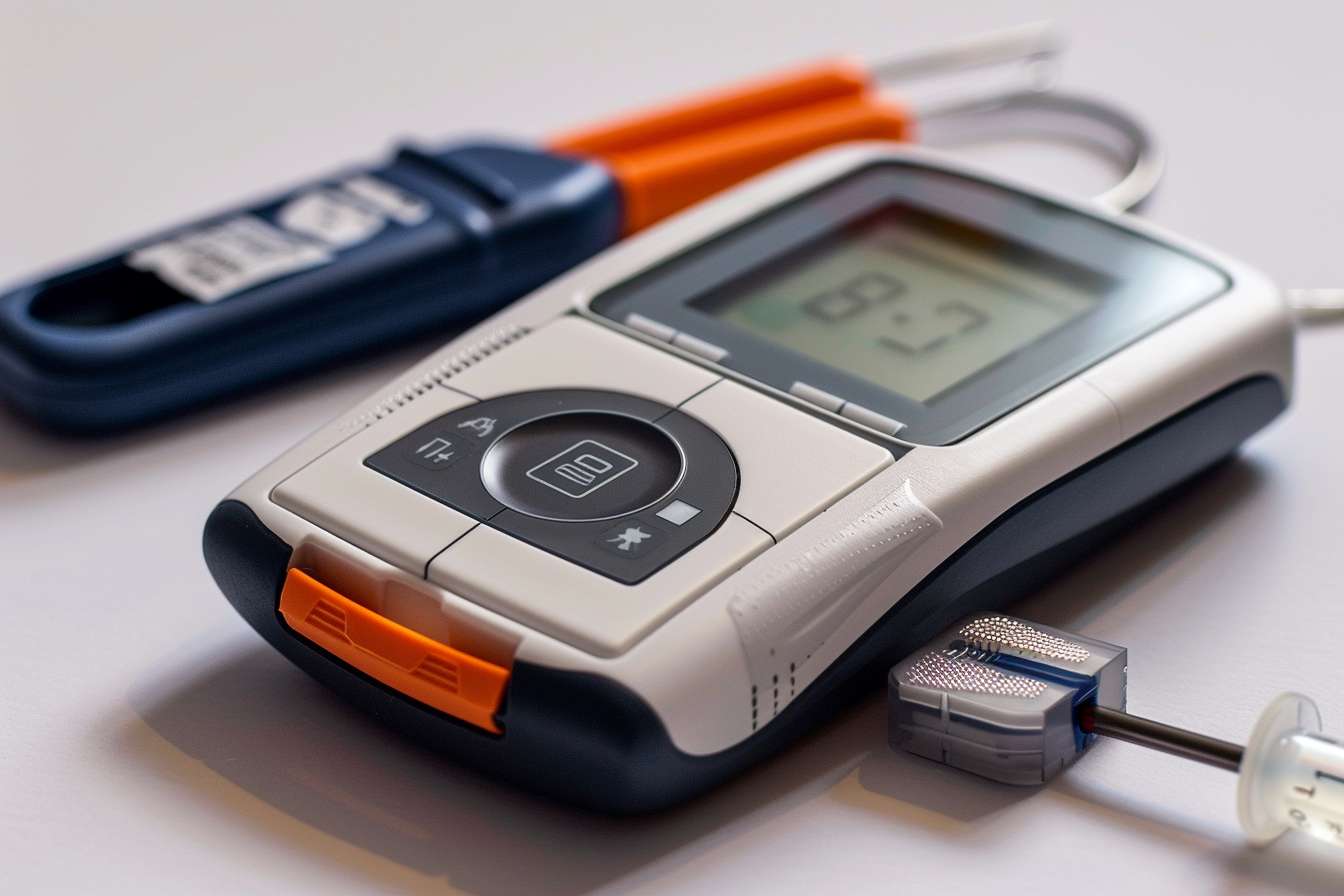
La transmission sécurisée des données de glycémie devient une priorité à mesure que les dispositifs de surveillance se multiplient. Les informations issues d’un capteur portable — mesures de glycémie, fréquence d’échantillonnage, valeurs de mesure et historiques — influencent des décisions cliniques, notamment la gestion de l’insuline. Assurer la sécurité de cette transmission implique des garanties sur la précision, l’étalonnage, la connectivité, la gestion des alertes et la gestion des données afin de réduire les risques pour la vie privée et la sécurité des personnes suivies.
Cet article est fourni à titre informatif uniquement et ne doit pas être considéré comme un avis médical. Veuillez consulter un professionnel de santé qualifié pour des conseils et un traitement personnalisés.
Glycémie et surveillance: quelles données sont transmises?
Les systèmes de surveillance transmettent des séries temporelles de glycémie, des métadonnées liées au capteur (identifiant, version du logiciel embarqué), des horodatages et parfois des données contextuelles (activité, alimentation). Ces flux servent au suivi longitudinal, à la télésurveillance et au déclenchement d’alertes. Pour limiter les risques, il convient de minimiser les données transmises au strict nécessaire, de pseudonymiser les enregistrements lorsque c’est possible et de définir des politiques claires de conservation et d’accès aux données.
Capteurs et étalonnage: impacts sur la fiabilité
L’étalonnage des capteurs influence directement la précision des valeurs envoyées. Un capteur mal étalonné peut générer des relevés erronés entraînant des décisions inappropriées sur l’insuline. Les protocoles de sécurité doivent inclure des moyens de vérifier l’intégrité du firmware du capteur, des signatures numériques pour les mises à jour d’étalonnage et des journaux horodatés attestant des opérations de maintenance effectuées sur le dispositif. La traçabilité des modifications et la notification sécurisée des mises à jour sont essentielles.
Précision et échantillonnage: bonnes pratiques de mesure
La fréquence d’échantillonnage et la méthode de mesure conditionnent la qualité des données. Les algorithmes de lissage ou d’interpolation utilisés pour générer des valeurs de glycémie doivent être transparents et validés cliniquement. Sur le plan sécurité, il est fondamental d’assurer la traçabilité des transformations appliquées aux données et d’empêcher toute altération non autorisée qui compromettrait la précision des informations transmises au patient ou au professionnel de santé.
Connectivité et télémétrie: protocoles sécurisés
La connectivité des dispositifs portables utilise souvent Bluetooth basse consommation, Wi‑Fi ou réseaux cellulaires pour la télémétrie. Chaque lien de communication doit être chiffré (par exemple TLS ou DTLS adaptés à l’Internet des objets), avec authentification mutuelle entre le dispositif et le serveur. Les bonnes pratiques incluent l’utilisation de certificats gérés, la rotation régulière des clés, la protection contre les attaques de rejeu et la surveillance des anomalies réseau. La segmentation des réseaux et les pare‑feu applicatifs réduisent l’exposition des systèmes de santé.
Alertes et gestion des données: contrôle des accès
Les alertes envoyées en cas d’hypoglycémie ou d’hyperglycémie contiennent des informations sensibles et doivent transiter par des canaux sécurisés. Les politiques de gestion des données définissent qui peut recevoir quelles alertes et dans quelles conditions (patient, soignant, aidant). L’authentification forte, le contrôle d’accès fondé sur les rôles, le chiffrement au repos et en transit, ainsi que des journaux d’audit détaillés sont des éléments clés pour garantir la responsabilité et la conformité aux exigences réglementaires.
Conformité et maintenance des dispositifs
Les dispositifs destinés à la prise en charge du diabète doivent respecter des cadres réglementaires nationaux et internationaux applicables à la santé numérique. Les aspects de conformité couvrent la protection des données personnelles, la sécurité applicative et les exigences cliniques liées à la précision et à l’étalonnage. Les fabricants doivent documenter les procédures de gestion des incidents, conduire des tests de vulnérabilité périodiques, fournir des mises à jour de sécurité et assurer une surveillance post‑commercialisation.
Conclusion La sécurisation de la transmission des données de glycémie nécessite une approche pluridisciplinaire: ingénierie des capteurs, protocoles de connectivité sécurisés, procédures d’étalonnage garantissant la précision, ainsi qu’une gouvernance robuste de la gestion des données et des alertes. Intégrer ces principes dès la conception et respecter les exigences réglementaires contribue à réduire les risques pour les personnes suivies et à améliorer la fiabilité des décisions cliniques fondées sur ces données.




