薬物療法からリハビリまで:症状管理の選択肢を理解する
末梢神経障害はしびれやチクチク感、感覚障害、痛みなど多様な症状を引き起こし、日常生活に影響を与えます。本記事では薬物療法、痛み管理、循環改善、生活習慣の見直し、リハビリテーション、電気生理検査など、原因別に適切な症状管理の選択肢を分かりやすく整理して解説します。治療の優先順位や期待される効果についても触れます。
末梢神経の障害は、手足のしびれやチクチクする感覚、感覚鈍麻、痛みなどの症状を引き起こし、日常生活の質に影響を与えます。原因は様々で、糖尿病による神経障害や代謝異常、外傷、薬剤性、循環不全などが関与することがあります。ここでは、薬物療法からリハビリテーション、生活習慣の調整や検査まで、現行の選択肢を整理して説明します。この記事は情報提供のみを目的としており、医療アドバイスと見なされるべきではありません。個別の指導や治療については、資格のある医療専門家に相談してください。
peripheral nerveとは何か
末梢神経(peripheral nerve)は脳や脊髄から伸び、体の感覚や運動を伝える経路です。末梢神経が損なわれると、感覚(sensory)異常や筋力低下が生じます。しびれ(numbness)やチクチク感(tingling)は初期の自覚症状として現れやすく、進行すると痛みや歩行障害につながることがあります。診断は問診と神経学的検査、必要に応じて電気生理検査(electrophysiology)や血液検査で原因を探します。
しびれ・チクチク・感覚障害の管理方法
しびれやチクチク、感覚鈍麻に対しては症状の原因に応じた管理が重要です。例えば糖尿病(diabetic)が原因の場合は血糖管理が基本となり、代謝異常の是正が優先されます。対症療法として、ビタミンB群や神経保護を目的とした栄養療法が補助的に用いられることがありますが、効果の程度は個人差があります。感覚症状が機能障害につながる場合は、早めに専門医やリハビリチームに相談することが推奨されます。
痛み管理と薬理学(painmanagement, pharmacology)
疼痛の管理では、まず非オピオイド系の鎮痛薬やニューロパチックペイン(神経障害性疼痛)向けの薬剤が選択されます。特に選択されることのある薬剤には、抗うつ薬の一部や抗てんかん薬の一部が含まれ、これらは薬理学(pharmacology)的に中枢や末梢の神経伝達を調節して痛みを緩和します。薬剤選択は副作用プロファイル、既往歴、併用薬を考慮して個別に決定され、効果判定と副作用チェックのために定期評価が必要です。
循環改善と生活習慣(circulation, lifestyle)
末梢循環(circulation)の改善は神経の栄養状態を保ち、症状の進行を遅らせることがあります。有酸素運動や脚部のストレッチ、禁煙、血圧・脂質・血糖の管理はリスク因子を低減します。局所的な血流改善には温罨法やマッサージ、適切なフットケアが有効なことがあります。食事の見直しや節酒、規則的な睡眠といったlifestyleの調整も長期的な管理に寄与します。
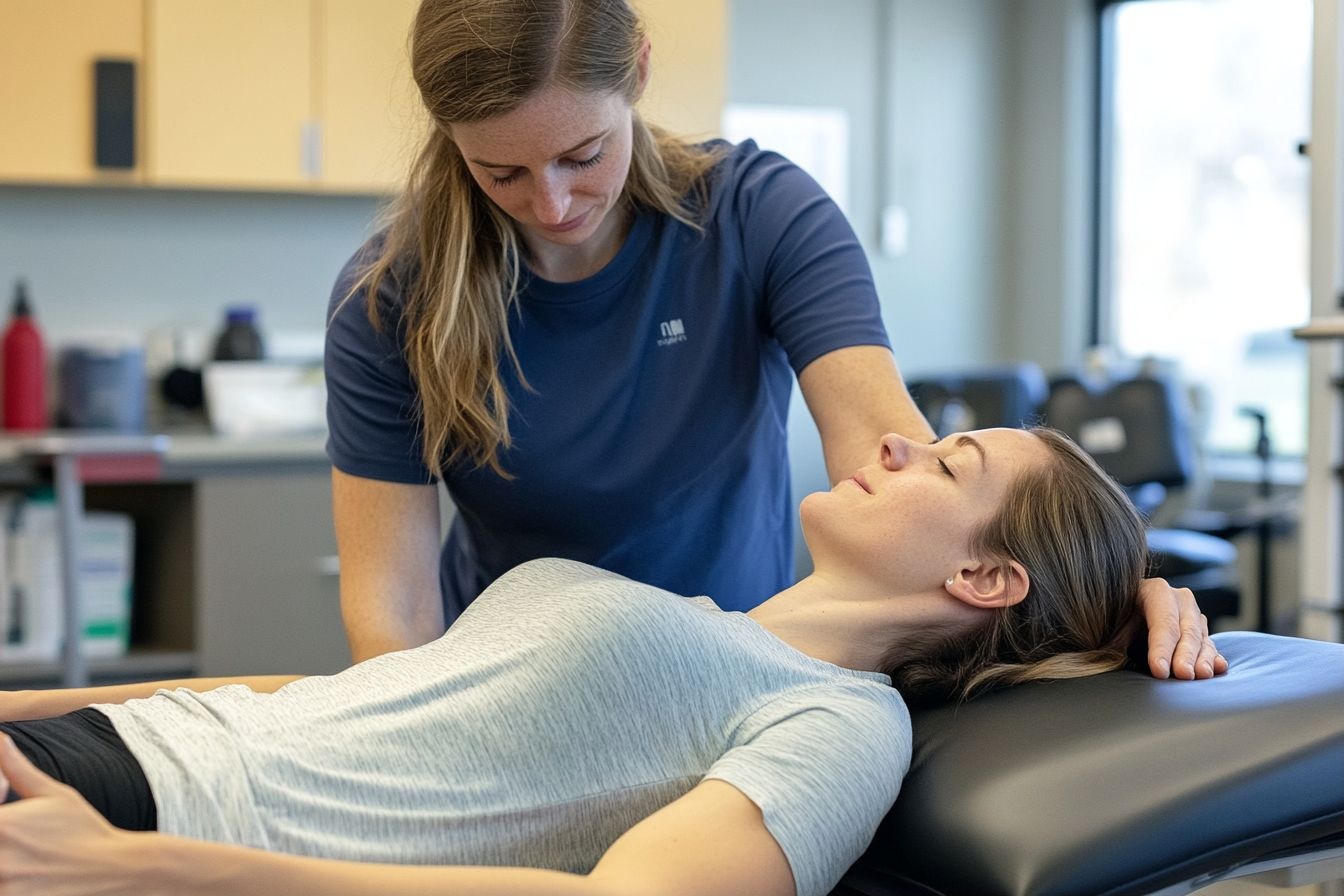
リハビリテーションと機能回復(rehabilitation)
リハビリテーションは感覚と運動機能の維持・回復を目的とし、理学療法や作業療法が中心になります。理学療法では筋力強化、バランス訓練、歩行訓練を行い、感覚再教育や神経可塑性を促すプログラムが取り入れられることがあります。作業療法は日常生活動作(ADL)を維持するための適応策や補助具の提案を行います。疼痛管理と連携した多職種アプローチが機能改善に効果的です。
電気生理検査と糖尿病関連の診療(electrophysiology, diabetic)
電気生理検査(electrophysiology)は神経伝導速度検査や筋電図を通じて、どの神経がどの程度障害されているかを評価します。糖尿病性ニューロパシー(diabetic neuropathy)は比較的頻度が高く、血糖コントロールと合併症管理が治療の基礎です。検査結果は治療方針やリハビリ計画に役立ち、進行度に応じたフォローアップや多職種連携が求められます。
結論として、末梢神経障害の症状管理は単一の治療で完結することは少なく、薬物療法(pharmacology)とリハビリテーション(rehabilitation)、循環や生活習慣(circulation, lifestyle)の改善、必要に応じた電気生理検査(electrophysiology)を組み合わせることが効果的です。原因の特定と個別化された治療計画が患者の機能維持と症状改善につながります。この記事は情報提供のみを目的としており、医療アドバイスと見なされるべきではありません。個別の治療については資格のある医療専門家に相談してください。



