Leczenie bólu kolana: przegląd opcji terapeutycznych
Ból kolana to częsta dolegliwość wpływająca na aktywność i jakość życia, dotykająca osoby w różnym wieku. Przyczyny mogą być ostre (urazy) lub przewlekłe (choroba zwyrodnieniowa stawu), a wybór terapii zależy od diagnozy, nasilenia objawów i oczekiwań pacjenta. Poniżej przedstawiono dostępne metody leczenia, wyjaśniono mechanizmy działania zastrzyków i żeli oraz omówiono kwestie bezpieczeństwa i rehabilitacji.
Ten artykuł ma jedynie charakter informacyjny i nie stanowi porady medycznej. Skonsultuj się z wykwalifikowanym specjalistą w celu indywidualnej diagnozy i leczenia.
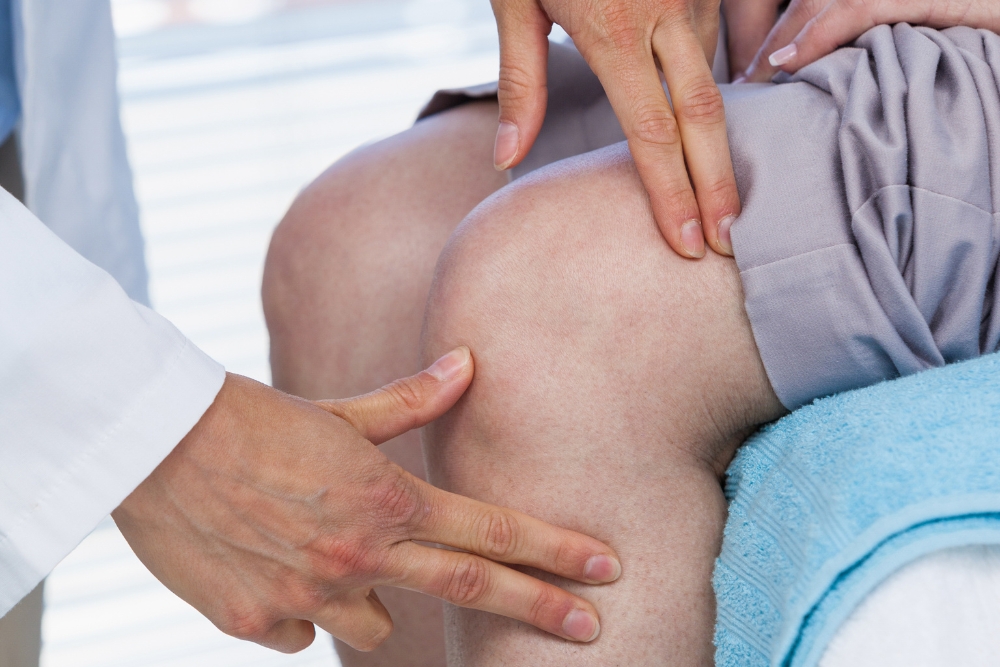
Kolano — co najczęściej powoduje ból?
Ból kolana może wynikać z różnych przyczyn: urazu więzadeł, uszkodzenia łąkotek, przeciążeń, zapalenia pochewek czy chorób przewlekłych, jak osteoartroza. Rozpoznanie opiera się na badaniu klinicznym, obrazowaniu (RTG, USG, rezonans magnetyczny) oraz ocenie funkcji stawu. Ustalenie przyczyny jest kluczowe dla określenia dalszego leczenia — postępowanie zachowawcze sprawdza się przy przeciążeniach i wczesnej chorobie zwyrodnieniowej, natomiast uszkodzenia strukturalne mogą wymagać interwencji specjalistycznej.
Zastrzyk — kiedy warto rozważyć iniekcję?
Zastrzyki do stawu kolanowego są stosowane, gdy leczenie zachowawcze (odpoczynek, leki przeciwbólowe, fizjoterapia) nie przynosi wystarczającej ulgi. Najczęściej wykonywane zastrzyki to kortykosteroidy (dla szybkiej redukcji stanu zapalnego) oraz preparaty osocza bogatopłytkowego (PRP) czy inne terapie regeneracyjne. Decyzja zależy od rodzaju schorzenia, obecności przeciwwskazań i oczekiwań pacjenta. Zastrzyk może przynieść ulgę w bólu i poprawić zakres ruchu, ale efekty bywają czasowe i różnią się u poszczególnych osób.
Żel do stawu — jak działa wiskosuplementacja?
Żel stosowany w terapii kolana zwykle odnosi się do wiskosuplementacji z użyciem preparatów na bazie kwasu hialuronowego. Podaje się je bezpośrednio do jamy stawowej, aby poprawić właściwości smarne i amortyzacyjne płynu stawowego oraz zmniejszyć ból przy chorobie zwyrodnieniowej. Skuteczność bywa zmienna — u części pacjentów obserwuje się poprawę funkcji i zmniejszenie dolegliwości, u innych korzyści są niewielkie. Preparaty różnią się masą cząsteczkową i sposobem podania, dlatego warto omówić wybór z lekarzem.
Leczenie — medycyna, rehabilitacja i codzienne strategie
Kompleksowe leczenie bólu kolana zwykle łączy farmakoterapię (niesteroidowe leki przeciwzapalne, miejscowe środki przeciwbólowe), fizjoterapię (ćwiczenia wzmacniające mięśnie okołostawowe, terapia manualna) oraz modyfikację aktywności i masaż. W przewlekłych przypadkach pomocne bywają wkładki ortopedyczne, odciążenie stawu czy programy rehabilitacyjne prowadzone przez fizjoterapeutę. W razie zaawansowanej choroby zwyrodnieniowej rozważa się zabieg chirurgiczny, od artroskopii po wymianę stawu (endoprotezoplastykę), zależnie od wskazań medycznych.
Iniekcje i bezpieczeństwo — ryzyko i najczęściej występujące skutki
Każda procedura iniekcji do stawu wiąże się z ryzykiem: zakażenia, reakcji alergicznej, przejściowego wzrostu bólu po podaniu, a w przypadku częstych zastrzyków sterydowych — ze zmian w strukturze tkanki czy zaburzeń metabolicznych. Przed zabiegiem warto sprawdzić kwalifikacje wykonującego, stosowanie aseptyki oraz ewentualne badania obrazowe potwierdzające wskazania. Długoterminowe planowanie leczenia powinno uwzględniać bilans korzyści i możliwych powikłań oraz alternatywy, takie jak rehabilitacja czy zmiana stylu życia.
Wybór specjalisty i dostęp do lokalnych usług
Przy wyborze sposobu leczenia warto skonsultować się z ortopedą, reumatologiem lub doświadczonym fizjoterapeutą. Sprawdź dostępność lokalnych usług medycznych, opinie placówki oraz czy wykonywane są odpowiednie badania diagnostyczne i zabiegi w sterylnych warunkach. Indywidualny plan terapii powinien uwzględniać wiek, aktywność, choroby współistniejące oraz cele pacjenta — np. powrót do sportu lub poprawa funkcji w codziennych czynnościach.
Podsumowanie
Leczenie bólu kolana obejmuje wiele opcji — od terapii zachowawczych, przez iniekcje i wiskosuplementację, po zabiegi chirurgiczne — a wybór zależy od przyczyny i nasilenia objawów. Informacje zawarte w artykule mają charakter ogólny; o konkretnym planie postępowania powinna decydować konsultacja ze specjalistą, uwzględniająca indywidualne potrzeby i ryzyko.