Medicinska överväganden vid avancerade tandersättningar för äldre
Avancerade tandersättningar hos äldre kräver en helhetsbedömning av munhälsa, benkvalitet och allmänmedicinska faktorer. Denna artikel behandlar viktiga medicinska aspekter som påverkar planering, kirurgi och långtidsresultat vid implantat och andra protetiska lösningar för äldre patienter.
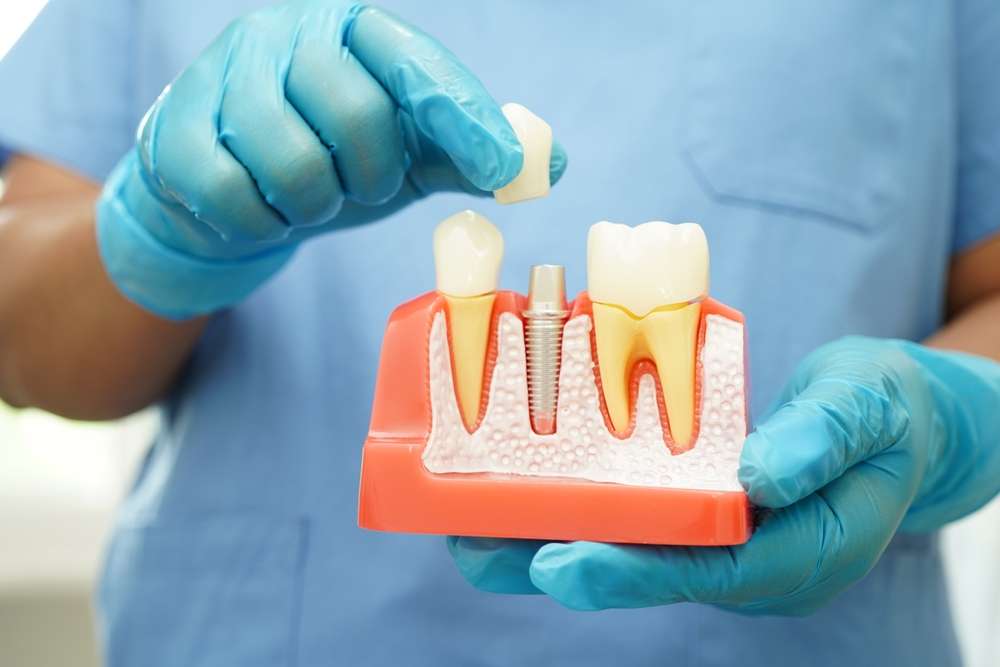
Äldre patienter som överväger avancerade tandersättningar behöver en tydlig medicinsk och klinisk bedömning innan behandling påbörjas. Många faktorer påverkar utfall: orala förhållanden, systemiska sjukdomar, läkemedelsanvändning och patientens förmåga att följa upp och vårda implantat eller proteser. Beslutet att utföra implantatkirurgi bör baseras på en tvärprofessionell bedömning där tandläkare, oral kirurg och vid behov patientens ordinarie läkare samarbetar.
Oralhealth och bedömning före behandling
En noggrann oralhealth-bedömning omfattar kontroll av karies, periodontal status och eventuella infektioner som kan påverka implantatets hållbarhet. För äldre är förekomst av xerostomi, protesrelaterade tryckskador och nedsatt munhygien vanliga problem som kan öka risken för komplikationer. Åtgärder innan implantatinsättning inkluderar periodontal behandling, extraktion av icke-bevarande tänder och optimering av salivfunktion samt instruktion i daglig munvård.
Osseointegration: benkvalitet och jawbone
Osseointegration är kärnan i implantatstabilitet; benkvalitet och volym i jawbone spelar därför en avgörande roll. Åldrande medför ofta benresorption, vilket kan kräva augmentationsmetoder som benläggning eller sinuslyft för att skapa tillräcklig stödstruktur. Radiologisk kartläggning av benet och bedömning av skelettkvalitet hjälper till att förutsäga primärstabilitet och långsiktigt resultat. Behandlingstid och läkeperioder kan behöva anpassas efter individuell benbiologi.
Prosthetics och biomechanics vid implantat
Val av prosthetics påverkar både funktion och hållbarhet. Biomechanics kring belastning, implantatplacering och protesdesign ska anpassas för att minimera överbelastning på omgivande ben. För äldre patienter kan enklare, underhållsvänliga konstruktioner vara att föredra för att minska behovet av avancerad skötsel. Noggrann ocklusal planering och val av material påverkar hur krafter överförs till implantat och ben, vilket är centralt för långtidsprognosen.
Geriatric riskfaktorer: periodontal och nutrition
Geriatric patienter kan ha sammansatta risker: kroniska inflammationer i periodontal vävnad, nedsatt immunförsvar och nutritionella brister som försvårar läkning. Periodontal sjukdom i resterande tänder ökar risken för peri-implantit, varför aktiv periodontal terapi är nödvändig före och efter implantatbehandling. Nutrition påverkar benmetabolism och sårläkning; proteintillförsel, vitamin D och kalciumstatus bör uppmärksammas och förbättras vid behov.
Anesthesia och surgery: risker och planering
Anesthesia-val och kirurgisk planering måste anpassas till patientens allmänna hälsa och medicinering. Många äldre använder antikoagulantia, blodtrycksmediciner eller diabetesläkemedel som påverkar operationsrisker och läkning. Lokalbedövning är ofta möjlig, men i vissa fall krävs sedering eller generell anesthesia—detta kräver samråd med anestesiolog när komorbiditeter föreligger. Operationsplanen bör minimera kirurgisk tid och trauma för att reducera komplikationer.
Rehabilitation, followup och långtidsuppföljning
Rehabilitation efter implantat inkluderar både protetisk anpassning och patientens träning i munvård. Regelbundna followup-besök behövs för att upptäcka tidiga tecken på peri-implant sjukdom, mekaniska problem eller förändringar i benvolym. Långtidsuppföljning bör vara individualiserad och omfatta både klinisk undersökning och röntgen vid behov. Sociala faktorer och patientens förmåga att komma till kontrollbesök påverkar planering av scheman för uppföljning.
Denna artikel är endast avsedd för informationsändamål och bör inte betraktas som medicinsk rådgivning. Vänligen rådgör med en kvalificerad vårdpersonal för personligt anpassad vägledning och behandling.
Avslutningsvis kräver avancerade tandersättningar för äldre en helhetsinriktad strategi som beaktar oralhealth, benkvalitet, biomekanik och patientens allmänna hälsa. Genom samordnad bedömning, individuell kirurgisk och protetisk planering samt kontinuerlig followup kan många äldre patienter uppnå stabil funktion och förbättrad livskvalitet, samtidigt som riskerna för komplikationer minimeras.




