药物与感染预防的合理用药原则
合理用药与感染预防是外科手术后康复和并发症控制的核心环节。无论是任何整形或修复性手术,术前评估、术中规范操作与术后药物管理都直接影响伤口愈合、疤痕形成和整体恢复。本文从手术相关用药、麻醉、切口护理和并发症识别等方面介绍循证和可操作的原则,帮助患者和医护人员在恢复过程中做出更安全、理性的选择。请在具体决策时咨询主治医生。
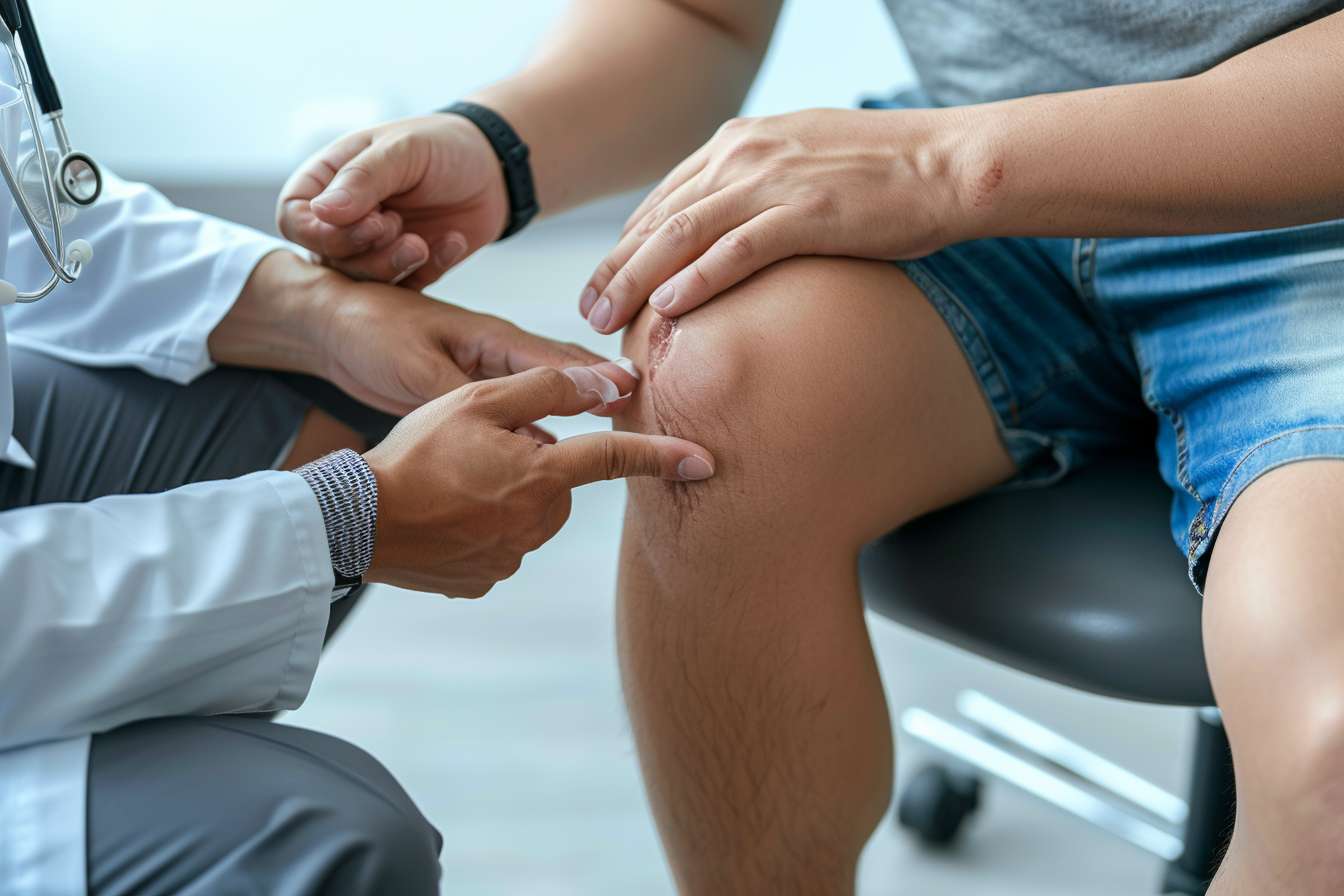
在外科手术相关的药物使用与感染预防中,合理性意味着既要有效防止或控制感染,又要尽量减少药物不良反应、抗生素耐药及其他并发症的风险。围手术期的药物管理包括术前准备、术中抗菌、麻醉药物的选择、术后止痛与抗感染策略,以及随访期间的药物调整。有效的沟通、个体化评估(包括既往过敏史、合并用药、免疫状态)和循证指南的遵循,是降低切口感染、优化愈合与瘢痕形成的基础。术前要明确患者的既往用药史,调整抗凝、免疫抑制或糖皮质激素等可能影响愈合的药物;术中严格无菌操作、减少组织牵拉和出血可显著降低感染概率;术后按医嘱合理使用抗生素、止痛药与局部护理,配合营养支持,有助于改善恢复结果。
surgery
围手术期的手术策略直接影响用药需求与感染风险。术中减少组织创伤、缩短手术时间、合理止血、及时冲洗创面以及妥善安置引流,有助于降低细菌定植和术后感染几率。手术前需评估患者合并症(如糖尿病、肥胖、吸烟等)并在可能时进行优化,因为这些因素会增加感染与伤口延迟愈合的风险。手术类型和手术级别决定是否需要围术期预防性抗生素(通常在切皮前60分钟以内给予首剂),并影响术后是否需延长抗生素疗程。任何药物调整都应与主刀医生和麻醉团队沟通确定。
anesthesia
麻醉方式和麻醉药物选择会影响术中感染预防和术后恢复。全麻或局麻联合镇静的选择应基于手术需求与患者状况;长期或过量使用镇静镇痛药可能抑制呼吸与免疫功能,间接增加并发症风险。麻醉团队在术中需维持患者体温与血流灌注,避免低温和低血压,这两者都与愈合延迟和感染风险增加相关。对药物过敏史(如青霉素过敏)要有清晰记录,以便选择合适的预防性抗生素。
incision
切口类型、位置与缝合技术对感染预防与瘢痕结果至关重要。尽量采用张力小、血供良好的切口设计并使用合适的缝合材料可以减少切口裂开与感染的机会。术后切口应保持清洁、干燥,遵循医嘱进行换药,避免自行频繁触碰或使用未经医嘱的外用药物。出现渗液、红肿热痛、恶臭分泌物或发热等异常情况应及时就医评估,可能需要进行细菌培养并调整抗生素方案。
complications
并发症识别与及时处理是减轻后果的关键。常见与感染相关的并发症包括局部蜂窝织炎、脓肿形成、切口裂开或系统性感染表现(发热、寒战、全身不适)。合理用药原则要求在疑似感染时先进行临床评估并采集必要的样本(如创面分泌物进行培养),再在必要时启用针对性的抗生素治疗,避免盲目长期广谱抗生素使用。对于疼痛、恶心等非感染性并发症,应优先采用对症支持治疗并审视药物相互作用。
aftercare
术后用药与护理直接影响愈合速度与疤痕形成。止痛药应按需短期使用,结合非药物性镇痛方法;抗生素应遵循医生处方,通常预防性短程用药足以覆盖手术相关风险,长期或重复使用需有明确指征。局部用药(消毒剂、护肤制剂)应选择对皮肤刺激小且证据支持的产品。营养支持(足量蛋白、维生素C、锌等)与戒烟、控制血糖同样是术后护理的重要组成部分。所有用药均应注意药物相互作用和过敏史,定期复诊以便按恢复情况调整方案。
recovery
在恢复阶段,合理调整药物与定期随访可最大限度减少并发症并改善对称性与瘢痕外观。康复期间循序渐进恢复活动,避免局部牵拉或过早剧烈运动,有助于缝线区域愈合。若使用激素性外用药或其他促进愈合的局部制剂,应在医师指导下短期使用以防副作用。术后复诊与随访检查能够及时发现感染早期征兆并调整治疗,促进对称性与最终美学效果。
本文章仅供参考,不应被视为医疗建议。请咨询合格的医疗专业人员以获取个性化指导和治疗。
总结:合理用药与感染预防需要手术团队与患者的共同配合,从术前评估、术中规范操作到术后个体化用药与护理,每一步都影响愈合与并发症风险。遵循循证指南、保持沟通并在出现异常时及时就医,是保障安全恢复的关键。